КОСС Виктор Викторович
Российский государственный университет физической культуры спорта, молодежи и туризма (ГЦОЛИФК), Москва
Заведующий лабораторией спортивной неврологии НИИ Спорта и Спортивной медицины, невролог, врач спортивной медицины, кандидат медицинских наук.
KOSS Victor
Russian State University of Physical Education, Sport, Youth and Tourism (SCOLIPE), Moscow
Head of the Laboratory of Sports Neurology, Research Institute of Sports and Sports Medicine, sports medicine doctor, candidate of medical sciences
Елизаров Максим Вячеславович
Российский государственный университет физической культуры спорта, молодежи и туризма (ГЦОЛИФК), Москва
Старший научный сотрудник лабораториии спортивной неврологии НИИ Спорта и Спортивной медицины, невролог, врач спортивной медицины, кандидат медицинских наук.
Elisarov Maxim
Russian State University of Physical Education, Sport, Youth and Tourism (SCOLIPE), Moscow
Senior Resercher of the Laboratory of Sports Neurology, Research Institute of Sports and Sports Medicine, sports medicine doctor, candidate of medical sciences
Толстых Роман Александрович
Российский государственный университет физической культуры спорта, молодежи и туризма (ГЦОЛИФК), Москва
Младший научный сотрудник лаборатории спортивной неврологии НИИ Спорта и Спортивной медицины, травматолог-ортопед.
Tolstich Roman
Russian State University of Physical Education, Sport, Youth and Tourism (SCOLIPE), Moscow
Junior Researcher of the Laboratory of Sports Neurology, Research Institute of Sports and Sports Medicine, sports medicine doctor, candidate of medical sciences
Ключевые слова: спортивная травма,ЧМТ (черепно-мозговая травма), ЗЧМТ (закрытая черепно-мозговая травма), ЦНС (центральная нервная система), ВНС (вегетативная нервнная система), ПНС (периферическая нервная система), СГМ (сотрясение головного мозга), алгоритмы диагностики, лечение, реабилитация, патологические процессы.
Keywords: TBI (craniocerebral injury), TBI (closed craniocerebral injury), CNS (Central nervous system), ANS (autonomic nervous sestem), PNS (peripheral nervous system), SGM (concussion), diagnostic algorithms, treatment, rehabilitation, pathological processes.
Аннотация. Статья посвящена особенностям и методам диагностики, лечения и реабилитации ЧМТ у спортсменов, специфическим неврологическим методикам в практике спортивного врача и тренера, что является необходимым для быстрого восстановления ЦНС, ВНС и ПНС у любителей и высокопрофессиональных спортсменов в до- и послесоревновательный период.
Annotation. The article is devoted to methods of diagnosis, treatment, and specific neurological services provided for rapid recovery of the Central nervous system, ANS and PNS in highly professional athletes.
Цель работы – раскрыть особенности алгоритмов диагностики, лечения и реабилитации ЧМТ у любителей и профессиональных спортсменов, учитывая специфику спортивной медицины в до – и после-соревновательный период.
Проблема. Черепно-мозговые травмы легкой, средней и тяжелой степени - как в детском, так и во взрослом спорте являются одной из наиболее частых травм (до 50% всех спортивных травм).
Патогенез травмы очень сложный, начиная от ударной волны, распространяющейся в определенном векторе, что приводит к нарушению функции нейронов ЦНС на уровне коры и подкорковых центров ЦНС, снижается мозговой кровоток, часто происходят смещение шейных позвонков, что в итоге приводитк грубым вегетативным реакциям, как в ближайшее время после травмы, так и в отдаленных последствиях (например, нарушение сна)
Это не может сказываться на качестве жизни человека, не говоря уже о спортивной карьере конкретного спортсмена. Только быстрая диагностика специфика и патошенез ЧМТ-травмы, начиная от действий тренера, фельдшера и заканчивая спортивным врачом, а также неврологом(если необходимо нейрохирургом) и реабилитологом, может в кротчайшие сроки вернуть спортсмена к качественным тренировкам без последствий для органов и систем, тем самым возвращается возможность использовать свой генетический потенциал для достижения спортивных результатов.
В связи с частыми травмами в спорте головного мозга, спинного мозга и позвоночника, периферической нервной системы, перегрузками вегетативной нервной системы, отсутствием специфических алгоритмов диагностики и реабилитации спортивной травмы ЦНС у спортсменов. В настоящее время существует потребность формирования в РФ в рамках специальности - спортивной медицины - неврологической дисциплины и подготовка специалистов по направлению – спортивная неврология, с ее практическими целями и задачами, дефицит которых не вызывает сомнений как у спортсменов, так у тренеров, а главное у спортивных врачей. (впервые данная дисциплина была создана как научно-парктический проект в рамках лаборатории спортивной неврологии, при РГУФКСМиТ в 2017 году).
Актуальность.
Черепно-мозговая травма (ЧМТ) относится к наиболее распространённым видам повреждений и составляет до 50 % всех видов травм в спорте.
Основу патофизиологической картины изолированных повреждений головного мозга составляют первичные травматические дистрофии, нарушение вегетативных, когнитивных функций; расстройства кровообращения, дезорганизация тканевого дефекта, гормональные сдвиги. Сотрясения головного мозга характеризуются комплексом взаимосвязанных деструктивных, реактивных и компенсаторно-приспособительных процессов, протекающих на ультраструктурном уровне в синаптическом аппарате, нейронах, клетках и микоциркуляции.
Основные изменения, развивающиеся при этом в сосудистой системе головного мозга, выражаются спазмом или расширением сосудов, а также повышением проницаемости сосудистой стенки. Непосредственно с сосудистым фактором связан и другой патогенетический механизм формирования последствий ЧМТ – нарушение ликвородинамики. Эти нарушения приводят к развитию ликворной гипертензии (повышение внутричерпеного давления), реже – гипотензии.
ЧМТ, особенно тяжёлая, вызывает расстройства дыхания и кровообращения, что усугубляет имеющиеся дисциркуляторные церебральные нарушения и в совокупности приводит к более выраженной гипоксии мозга и может привести к смерти организма.
Алгоритм диагностики и шкала Глазго. КТ (компьютерная томография) является ведущим методом оценки характера и тяжести ЧМТ, который позволяет выявить морфологические изменения в веществе головного мозга с достаточной степенью чувствительности. Этот метод диагностики признается ведущим при формировании показаний для определения хирургической тактики при тяжелой ЧМТ в случаях сдавления головного мозга, а также при гипертензионно-дислокационном стволовом синдроме (ГДСС).
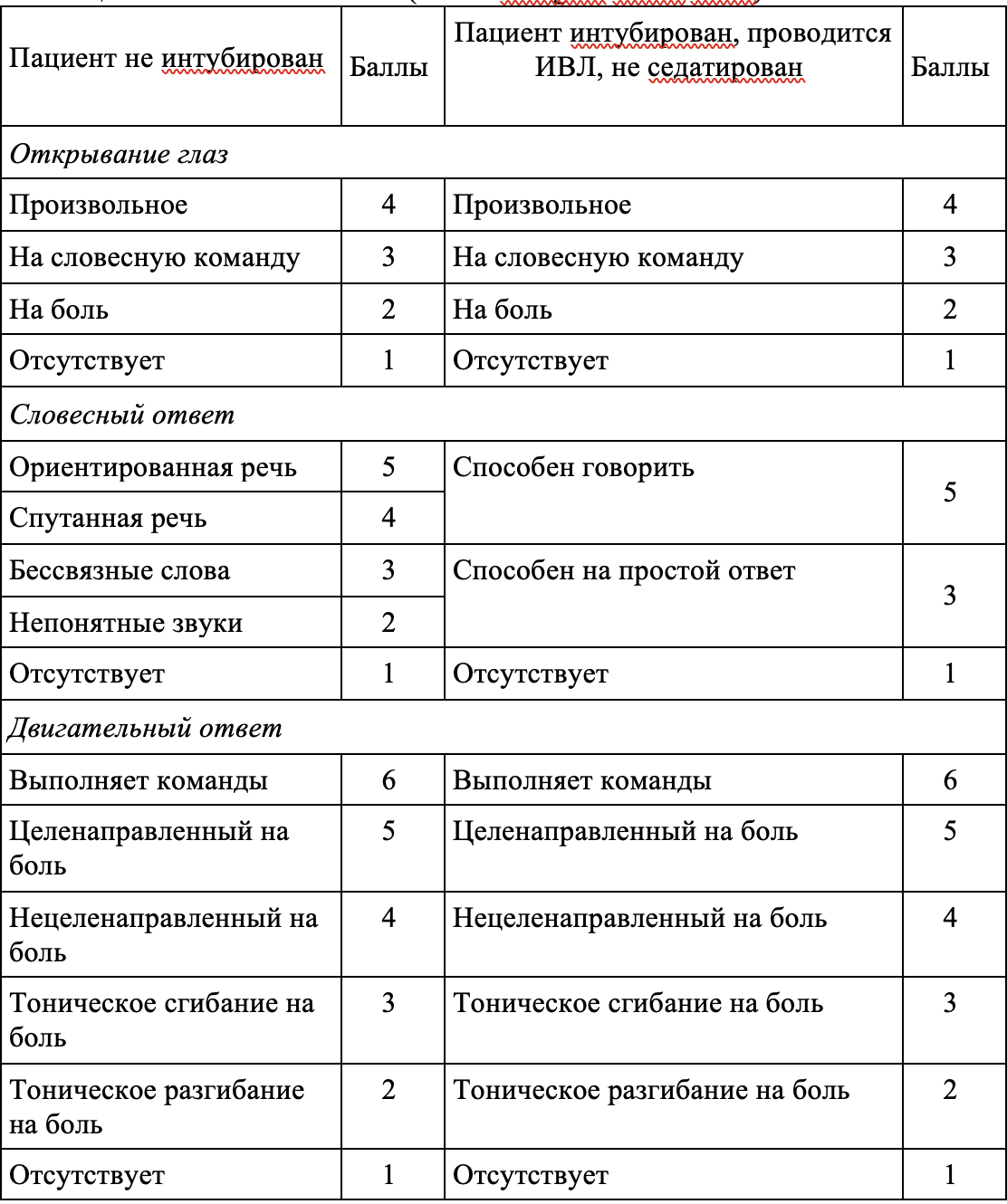
Имеются литературные данные об оценке тяжести черепно-мозговой травмы, с применением разработанной в 1974 году Teasdale G. и Jennett B. методикой оценки тяжести черепно-мозговых травм по степени нарушения сознания, получившая широкое распространение под названием «шкала ком Глазго» (ШКГ) – Glazgow Coma Scale (Таблица 1).
Таблица 1 – Шкала ком Глазго (GCS - Glasgow Coma Scale)
Любой спортсмен с подозрением на ЧМТ должен быть немедленно отстранен от тренировки или соревнования и осмотрен медицинским персоналом, в чью компетенцию входит решение вопроса о возвращении атлета в строй или оказание специфической помощи – вплоть до гиспатализации, если того требует ситуация.
Остановимся, вкратце, на описании ЧМТ, ее течении, особенностях диагностики, оказания специфической помощи и основных элементов реабилитации.
Сотрясение головного мозга — лёгкая форма черепно-мозговой травмы с кратковременной потерей сознания (острое кратковременное нарушение функций головного мозга). Патоморфологические изменения могут быть выявлены лишь на клеточном и субклеточном уровнях.
Жалобы:
·Наружные гематомы, разрывы ткани.
·Бледность.
·Рвота, тошнота, анорексия.
·Раздражительность.
·Заторможенность, сонливость.
·Слабость.
·Парестезия.
·Головная боль.
·Нарушение сознания — потеря сознания, сонливость, сопор, кома, амнезия, спутанность сознания.
·Неврологические признаки — конвульсии, атаксия.
· Могут изменяться основные показатели состояния организма – глубокое или аритмичное дыхание, гипертензия, брадикардия – что может свидетельствовать о повышенном внутричерепном давлении.
Поскольку сотрясение головного мозга – это метаболическое, а не органическое повреждение, традиционные лучевые методы – КТ, МРТ и рентгенография при легкой и средней тяжести – почти бесполезны для его диагностики, но позволяют исключить более серьезные повреждения (например, внутричерепное кровоизлияние или перелом черепа), которые также возможны даже при легком на вид ударе, при этом существует неврологические жалобы, дабы отправить пациента на лучевую диаогностику.
Существует 3 степени сотрясения головного мозга –
Методы лечения и реабилитации. Клинический опыт и исследования говорят о том, что правильное лечение должно обеспечить благоприятный исход, с минимальной хронической или тяжелой энцефалопатией, или без нее. Таким образом, чтобы улучшить исход, врач, прежде всего, должен правильно оценить тяжесть и выбрать правильную тактику ведения сотрясения головного мозга в острой и последующей фазах.
Поставив диагноз сотрясения головного мозга, врач должен решить, когда для спортсмена наступит безопасное время для возвращения на игровое поле или отстранить его от соревнований или тренировок до полного восстановления.
Если после выписки из амбулатории или больницы самочувствие пациента остается неважным, обычно обнаруживается сохраняющееся повышение внутричерепного давления и/или повреждение суставов и связок, соединяющих череп с шейным отделом позвоночника. Это нетрудно установить с помощью магнитно-резонансной томографии головного мозга и рентгеновского исследования шейных позвонков.
Здесь потребуется небольшая коррекция курса лечения (мануальные техники, физиотерапия, электрогиглотерапия, специальная гимнастика и лекарственные препараты), которая в течение 1-2 недель, обычно приводит к улучшению. Всего плановый курс приема лекарств после сотрясения мозга составляет не менее двух месяцев.
Организация и проведение исследования. Для проведения исследования была выделена группа пострадавших спортсменов (дети 26 человек, взрослые 144, 50% это сотрясение головного мозга легкой степени, 30% контузии и 20 % ушиб мозга) динамика интегрального индекса тяжести состояния у которых свидетельствовала о четкой объективно подтвержденной клинической манифестации второго периода (период относительной стабилизации жизненно важных функций) травматической болезни – закрытая ЧМТ, достоверное снижение индекса ВПХ-СС через 24 после получения травмы. Дальнейший анализ показал, что среди этих пациентов, в свою очередь, целесообразно выделить две подгруппы: пострадавшие, у которых в течение второго периода травматической болезни составляющие индекса ВПХ-СС свидетельствовали о состоянии субкомпенсации всех основных жизнеобеспечивающих систем (вариант I течения травматической болезни) и пациенты, у которых сохранялась декомпенсация в какой-либо жизненно важной системе (вариант II).
Кроме того, было выявлено, что у части пострадавших динамика тяжести состояния не укладывалась в вышеописанную периодизацию травматической болезни и снижения индекса ВПХ-СС, соответствующее периоду временной стабилизации жизненно важных функций, у них отчетливо не отмечалось (вариант III). Характеристика дополнительного массива в зависимости от варианта течения травматической болезни дана в таблице 3.
Таблица 3 – Характеристика дополнительного массива в зависимости от варианта течения травматической болезни (n=239)
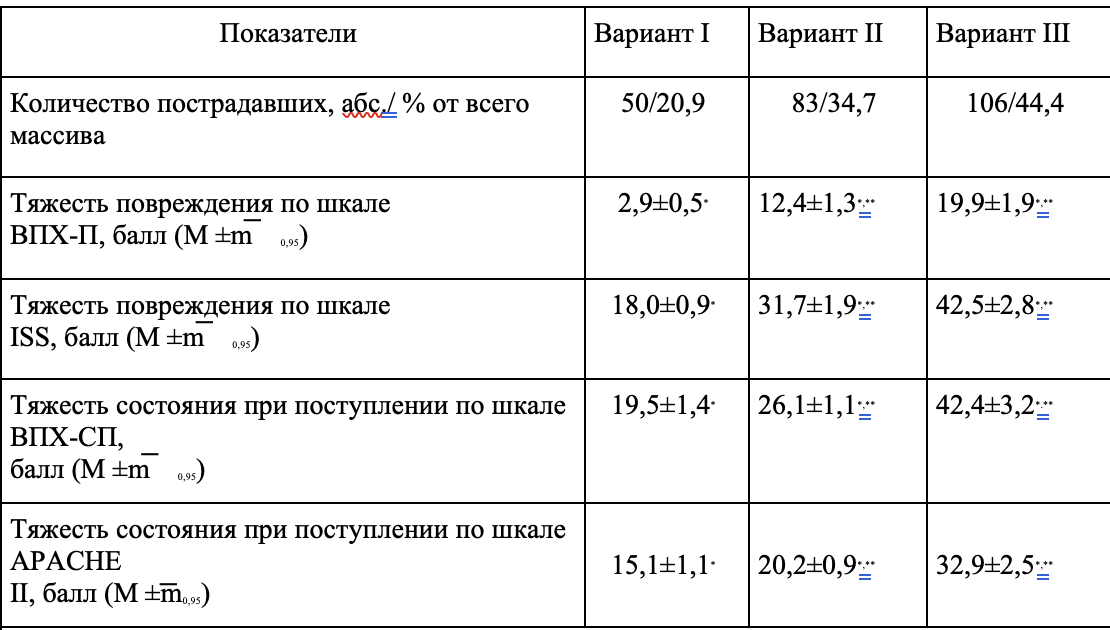
Примечание: * - статистически достоверные различия между показателями I варианта со II и III вариантами, р<0,05;
**- статистически достоверные различия между показателями II и III вариантов, р<0,05
Вышеописанные варианты изменения индекса ВПХ-СС (варианты течения травматической болезни) отражены на рисунке 1.
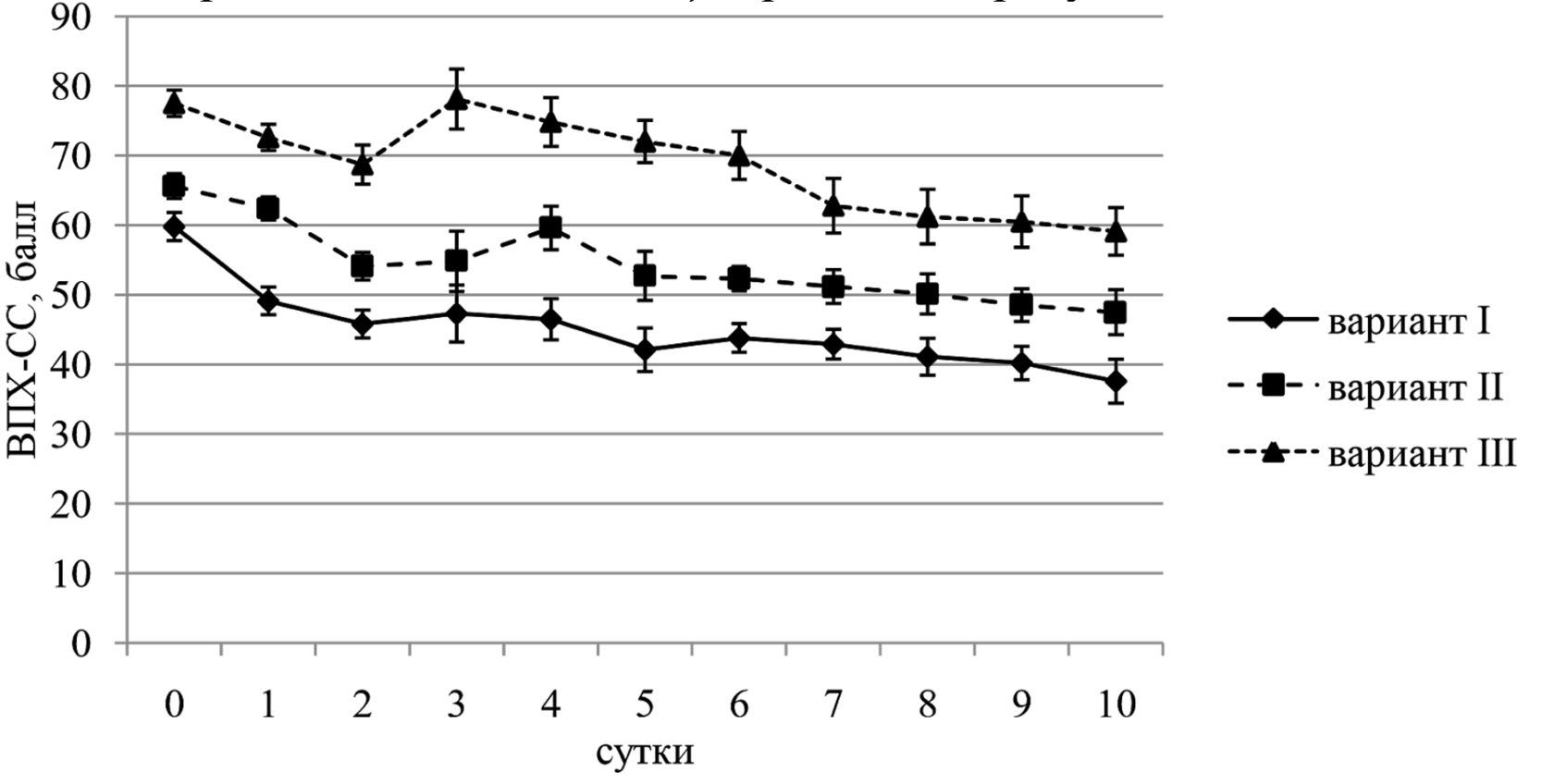
Рисунок 1 – Варианты динамики по суткам тяжести состояния пострадавших спортсменов с тяжелой сочетанной травмой
Как видно из данных, представленных на рисунке 1 (вариант I), у 50 пострадавших после выполнения ими неотложных вмешательств отмечалось быстрое уменьшение индекса тяжести состояния, рассчитанного по методике ВПХ-СС. Уже через 12 ч после поступления в стационар значения последнего не превышали 49 баллов (состояние средней тяжести), составляя в среднем 45,8±2,0 баллов. В эти же сроки балльные показатели тяжести состояния отдельных жизнеобеспечивающих систем, учитываемые при расчете индекса ВПХ-СС, свидетельствовали о состоянии субкомпенсации и компенсации в системах внешнего дыхания, гемодинамики, системе крови, центральной нервной системе, желудочно-кишечном тракте, печени и почках. Следует отметить, что у части пострадавших анализируемой подгруппы (19 пациентов, 38,0%) индекс ВПХ-СС был ниже 49 баллов уже через 6 ч после госпитализации. Начиная с третьих суток, отмечалось некоторое ухудшение (увеличение тяжести) состояния в среднем до 47,3±4,1 баллов шкалы ВПХ-СС, однако показатели состояния вышеперечисленных систем свидетельствовали о сохранении субкомпенсации, а суммарный индекс ВПХ-СС не превышал 49 баллов. В среднем к 5 суткам индекс ВПХ-СС у этих пациентов не превышал 46 баллов, а основные жизнеобеспечивающие системы находились в состоянии компенсации.
У 83 пострадавших течение травматической болезни (вариант II на рисунке 1) несколько отличалось от вышеописанного варианта I. Второй период травматической болезни также отчетливо манифестировался у них на вторые сутки после травмы, что сопровождалось минимальным в течение 10 суток значением индекса ВПХ-СС – 47,5±3,2 баллов. Однако в отличие от пациентов с вариантом I течения травматической болезни, при варианте II не отмечалось достижения всеми основными жизнеобеспечивающими системами состояния субкомпенсации и компенсации даже в периоде относительной стабилизации жизненно важных функций. У пострадавших описываемой подгруппы в этом периоде травматической болезни, чаще всего в различных сочетаниях, оставались декомпенсированными системы внешнего дыхания, гемодинамики и системы крови (70 пациентов, 84,3% от численности подгруппы). Значительно реже (13 пострадавших, 15,7%) в эти же сроки сохранялась декомпенсация функции печени, желудочно-кишечного тракта или имел место выраженный эндотоксикоз.
У 3 пострадавших (вариант III на рисунке 1) течение травматической болезни было наиболее тяжелым. В соответствии с современными представлениями, повреждения, полученные всеми этими пациентами, укладывались в понятие «политравма», т.е. были наиболее тяжелыми и сложными видами травм с нарушением жизненных функций. У пострадавших этой подгруппы не происходило стабилизации состояния, балльные показатели тяжести состояния основных жизнеобеспечивающих систем (ЦНС, система внешнего дыхания, система гемодинамики, система крови, функция почек, печени, ЖКТ, высокий уровень эндотоксикоза) учитываемые при расчете индекса ВПХ-СС, находились в состоянии декомпенсации. Второй период травматической болезни в подгруппе пациентов с политравмой имел следующие особенности:
·во-первых, он был крайне неотчетливо выражен, что подтверждалось незначительным уменьшением тяжести состояния (через 12 часов индекс ВПХ-СС был 72,6±1,9 балла, через 24 ч – 68,7±2,9 балл, p>0,05), основные жизнеобеспечивающие системы оставались декомпенсированными;
·во-вторых, длительность данного периода была меньше, чем у пострадавших других подгрупп (варианты I и II на рисунке 1), а уже через 48 ч тяжесть состояния увеличивалась в среднем до 78,1±4,3 балла. Таким образом, было выявлено, что у пациентов с III вариантом течения травматической болезни не было снижения индекса ВПХ-СС, соответствующего второму периоду травматической болезни — периоду временной стабилизации жизненно важных функций.
Выводы. Анализ тяжести полученных повреждений и тяжести состояния пострадавших при поступлении, проведенный по шкалам ВПХ-П, ISS, ВПХ-СП, APACHE II показал, что варианту течения травматической болезни с развитием нежизнеугрожающих осложнений (I вариант) соответствовала тяжесть полученных повреждений, определенная по шкале ВПХ-П, в среднем 2,5 (2,1; 3,9) балла [ISS – 17,4 (16,8;19,5)] и тяжесть состояния при поступлении, определенная по шкале ВПХ-СП, в среднем 19,0(17,0; 22,0) балла [APACHE II – 17,9 (16,0;21,0)]. Второму варианту – варианту течения травматической болезни с развитием жизнеугрожающих осложнений и манифестированным периодом относительной стабилизации жизненно важных функций тяжесть повреждения и тяжесть состояния, определенные по шкалам ВПХ-П и ВПХ-СП, в среднем были 11,7 (8,0; 15,6) [ISS – 30,7 (25,4; 36,3)] и 26,0 (23,0; 30,0) соответственно [APACHE II – 24,4 (22,0; 28,1)]. У пострадавших с III вариантом травматической болезни, наиболее тяжелым – вариантом с развитием жизнеугрожающих осложнений и клиническим отсутствием периода относительной стабилизации жизненно важных функций тяжесть повреждения и тяжесть состояния в среднем соответственно были 19,2 (14,8; 24,1) [ISS - 41,5 (35,2; 48,6)] и 37,5 (34,0; 47,3) [APACHE II – 35,2 (32,0; 45,0)].
В проспективной части исследования, на основании полученных данных ретроспективного анализа, всем пострадавшим с тяжелой сочетанной травмой с преимущественным повреждением головы и груди окончательное уточнение принадлежности пациента к той или иной группе устанавливали к моменту перевода пострадавшего в ОРИТ. Тактика оказания реаниматологической помощи данному контингенту пациентов проводилась в видоизмененном виде, с учетом установленных недостатков ее проведения при ретроспективном анализе.
При окончательном проведении анализа вариантного течения травматической болезни у пострадавших с тяжелой травмой головы ретроспективного и проспективного массивов было выявлено, что у 3 пациентов (12% от количества пациентов исследуемых массивов) имел место II вариант течения с развитием вегетативных и сосудистых осложнений и манифестированным вторым периодом и у 77 пациентов (49,5% от количества пациентов исследуемых массивов) – III вариант с развитием вегетативных, сосудистых и когнитивных осложнений и клиническим отсутствием второго периода. Дальнейший анализ течения травматической болезни, проведенный с помощью прогностическотактической шкалы ВПХ-РТ, показал, что 18 (6,4% от количества пациентов исследуемых массивов) пациентов исследуемых массивов имели компенсированный тип течения.
Практические рекомендации тренеру и спортивному врачу (алгоритм):
1 этап:
1) После получения травмы – оценить состояние спортсмена – головная боль, рвота, потеря сознания, шаткость походки, неустойчивость, диаметр зрачков, ориентация в пространстве и времени, измерит артериальное давление и пульс.
2) Оказать доврачебную помощь – уложить спорсмена в горизонтальное положение, под шею положить валик, активизировать сильными нажатиями биологически активные точки – виски, точки позвоночных артерий, точка под носом закапать в нос семакс 1% по 1 капле в обе ноздри. Возможно подача гелий-кислородной смеси.
3) Доктор относительно тяжести принимает решение – госпитализация, амбулаторное лечение или при легком сотрясении и оказания первой помощи возврат в «строй».
2 этап (независимо от степени повреждения):
1) Электроэнцефалограмма
2) УЗДГ брахиоцефальных сосудов
3) МРТ головного мозга
4) Патофизиологическое тестирование
5) Клинический анализ крови и общ анализ мочи.
3 этап – нейрореабилитация:
1) Внутривенные капельницы (церебролизин, мексидол, глиатилин, В6, аскорбиновая кислота, глутоксим)
2) Электроиглотерапия.
3) Остеоапатия, массаж, банки –градиентно –вакуумные.
4) Гелий-кислородные ингаляции.
5) Биологически обратная связь – нейротрениниги (ЭЭГ пртоколы).
6) Лечебная физкультура
Рекомендуется применять специальные упражнения для укрепления мышц шейного отдела и психической сопротивляемости, например:
1. Медленные расслабленные круговые движения головой чередуемые с быстрыми энергичными теми же круговыми движениями по и против часовой стрелке – до 460 вращений в день в каждом направлении. Эффект: тренировка шейного отдела, вестибулярного аппарата, нормализация мозгового давления, укрепление сосудов, активизация процессов обмена и омывания как кровью, так и мозговой жидкостью.
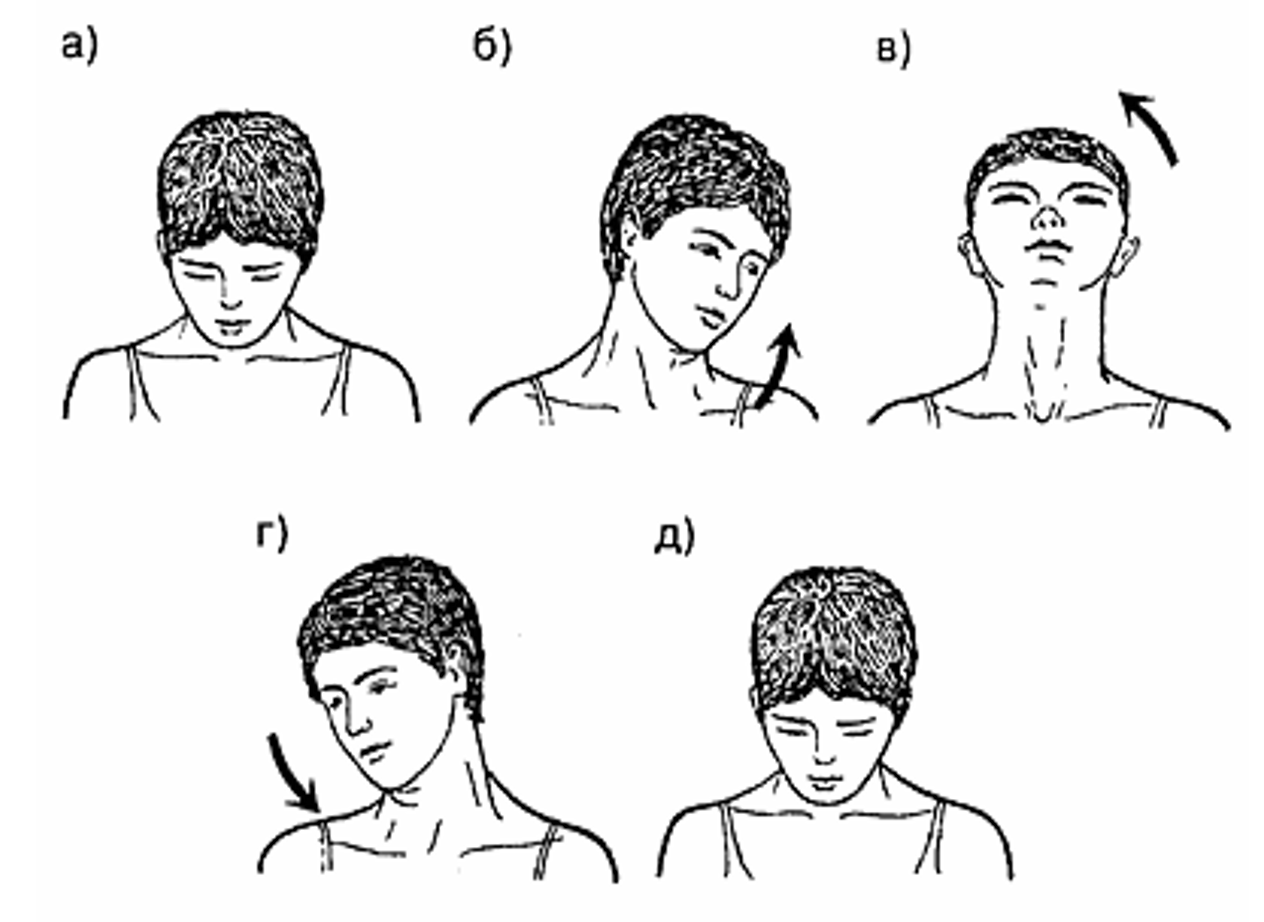
2. Второе упражнение – это «тратак»; важнейшее упражнение хатха йоги - заключается в сосредоточении на 2 минуты и более немигающего и неподвижного взгляда на любой точке (реальной, но НЕ ментальной) в пространстве. Имеет огромный эффект как для развития психокогнитивных, так и нервно-психических способностей.
Литература
1. Губанов, Н.И. Медицинская биофизика / Н.И. Губанов, А.А. Утепбергенов. – М. : Медицина, 1978.
2. Князева, И.А. Применение биологической обратной связи для профилактики и лечения двигательной патологии у спортсменов высшей квалификации / И.А. Князева, В.А. Перминов // Медицина и спорт, 2005. – С. 36.
3. Коган, О.Г. Мануальная терапия в нейроортопедии / О.Г. Коган // Лечебная физкультура: справочник; под ред. В.А. Епифанова. – М.: Медицина, 1988. – С. 431-472.
4. Уилмор, Дж.Х. «Физиология спорта и двигательной активности» / Дж. Х. Уилмор, Д.Л. Костилл. – Киев : Олимпийская литература, 1997.
5. Ханин, Ю.Л. Стресс и тревога в спорте / Ю.Л. Ханин. – М.: Физкультура и спорт, 1983. – С. 22.
6. Юдельсон, Я.Б. Нормативная неврология / Я.Б. Юдельсон. – М., 1994. – 523 с.
Literature
1. Gubanov, N.I. Medical Biophysics / N.I. Gubanov, A.A. Utepbergenov. – M.: Medicine, 1978.
2. Knyazeva, I.A. Application of biological feedback for the prevention and treatment of motor pathology in athletes of higher qualifications / I.А. Knyazeva, V.A. Perminov // Medicine and Sports. – 2005. – P. 36.
3. Kogan, O.G. Manual therapy in neuroorthopedics / O.G. Kogan // Therapeutic physical training: reference book; Ed. V.A. Epifanova. – Moscow: Medicine, 1988. – P. 431-472.
4. Wilmore, J.H. «The physiology of sport and motor activity» / J.H. Wilmore, D.L. Costillus. – Kiev: Olympic literature, 1997.
5. Khanin, Yu.L. Stress and anxiety in sports / Yu.L. Khanin. – Moscow: Physical training and sports, 1983. – C. 22.
6. Yudelson, Ya.B. Normative Neuroscience / Ya.B. Judelson. – M., 1994. – 523 p.


